Psoriasi- una delle malattie più comuni, la cui frequenza nella popolazione è in costante aumento ogni anno. E se consideriamo che assolutamente tutte le categorie di età sono suscettibili a questa patologia e la sua forma semplice sfocia abbastanza rapidamente in una più complessa, allora la questione della corretta terapia e prevenzione è davvero molto acuta.
Secondo le statistiche, circa ogni 30 abitanti del pianeta soffre di questo disturbo in un modo o nell'altro. Cosa fare per chi soffre di psoriasi? Quali farmaci e rimedi popolari possono essere trattati? Come organizzare correttamente i tuoi pasti? Mettiamo finalmente tutti i punti.
Psoriasi e sue cause
La psoriasi è una malattia autoimmune con un'eziologia piuttosto vaga: la causa esatta, nonostante i numerosi studi in quest'area, è ancora sconosciuta. Si ritiene che questa patologia sia una conseguenza di cambiamenti geneticamente determinati nel sistema immunitario, a seguito dei quali si sviluppa un'infiammazione cronica della pelle. Tuttavia, anche la sua natura multifattoriale non è esclusa, in altre parole, il coinvolgimento, insieme all'ereditarietà e l'influenza dell'ambiente esterno.
È interessante notare che i fattori predisponenti, secondo gli scienziati, sono abbastanza diversi per i diversi gruppi di età: ad esempio, se vari tipi di infezioni batteriche, tra cui, in particolare, le infezioni da streptococco, sono considerati fattori scatenanti nei bambini, allora per gli adulti , gli stimoli di stress e l'abuso di nicotina sono di primaria importanza e l'alcol, l'obesità e l'uso di alcuni farmaci (p. es. , bloccanti dei recettori dell'adrenalina).
È impossibile curare completamente la psoriasi, tuttavia, la medicina moderna è abbastanza in grado di alleviare in modo significativo il decorso della malattia e mantenere una remissione a lungo termine nel paziente.
Esistono diverse teorie per spiegare l'insorgenza della psoriasi:
- infettivo e parassitario;
- neurogeno;
- endocrino;
- metabolico;
- immunologico;
- ereditario;
- teoria del mimetismo molecolare.
Come con molte altre condizioni, la causa dei problemi della pelle dovrebbe essere trovata nell'intestino. La sua lunghezza va da 4 a 6 metri e la superficie interna è ricoperta di villi, la cui superficie totale è paragonabile alle dimensioni di un campo da tennis: ciò consente ai processi di assorbimento di procedere in modo molto più efficiente. È interessante notare che le cellule della mucosa dell'intestino tenue vengono completamente rinnovate ogni 3-5 giorni. Qui, inoltre, si concentra fino al 70% degli immunociti umani. Quindi, una delle cause più comuni di psoriasi è considerata la sindrome dell'intestino permeabile (LEPS).
La deviazione dal normale funzionamento della mucosa intestinale è irta di malassorbimento, cioè una violazione dell'assimilazione dei nutrienti di base (proteine, grassi, carboidrati, vitamine, minerali). Inoltre, aumenta l'impatto negativo sul corpo di tossine e allergeni: in tali condizioni, è molto più facile per loro entrare nel flusso sanguigno. Il legame diretto tra psoriasi e malattie infiammatorie intestinali è stato dimostrato in numerosi studi.
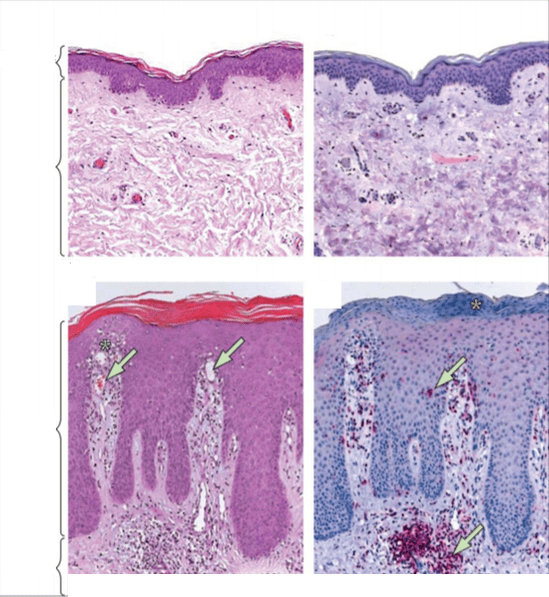
Altri lavori di scienziati confermano che una microflora speciale si forma sulla pelle di un paziente con psoriasi, che è significativamente diversa dal microbioma della pelle sana.
Nell'area delle lesioni psoriasiche si concentra una massa di vari batteri, la cui stabilità è significativamente inferiore a quella della pelle normale - in particolare si osserva la colonizzazione da parte di Staphylococcus aureus, che ha un effetto estremamente negativo sul decorso della il processo infiammatorio.
Tipi di psoriasi
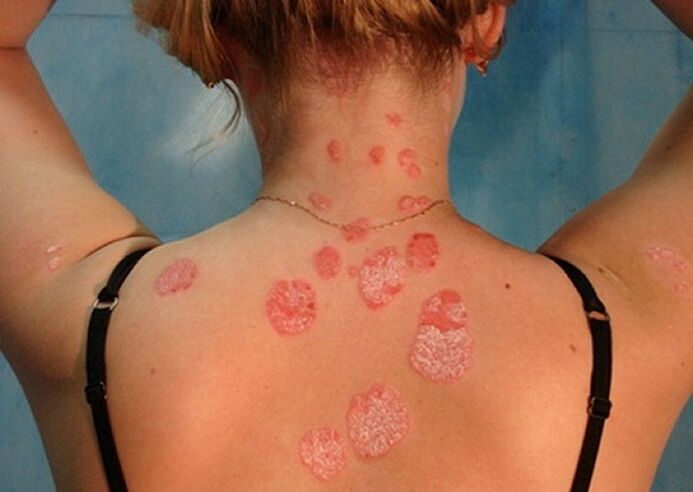
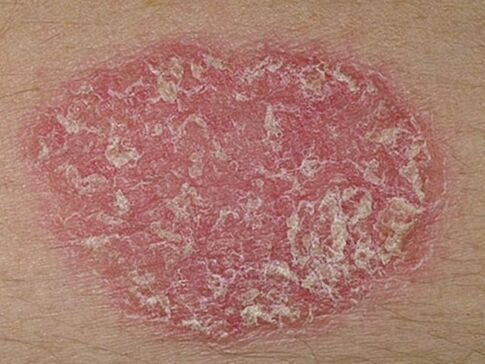
- Psoriasi a placche. . . Nel 90% dei casi, i dermatologi si trovano ad affrontare questa particolare forma di malattia, nota anche come semplice o ordinaria. In primo luogo, sulla pelle compaiono piccole aree separate, sollevate al di sopra del livello del derma sano. Queste aree infiammate sono chiamate placche psoriasiche. A poco a poco, crescono, fondendosi con i punti vicini in un tutt'uno.
- Psoriasi inversa.Questa diagnosi viene data ai pazienti che sviluppano macchie rosse lisce nelle pieghe della pelle e all'interno delle pieghe - nella zona inguinale, all'interno delle cosce, sotto il seno. A differenza della semplice psoriasi, i focolai dell'infiammazione non sono praticamente coperti da squame, ma a causa della loro posizione e dell'attrito costante, causano gravi disagi ai pazienti. Inoltre, esiste il pericolo di reinfezione da streptococco o fungo, poiché nei luoghi in cui sono localizzati i punti, a causa dell'elevata umidità e temperatura, si creano le condizioni ideali per la riproduzione dei microrganismi.
- Psoriasi guttata.Questo tipo di malattia prende il nome dalla forma delle formazioni. Le lesioni hanno la forma di una goccia, sollevata al di sopra del livello della pelle sana. Un fattore scatenante comune per questa forma di psoriasi è una precedente infezione da streptococco, come accennato in precedenza. Il fatto è che l'immunità del paziente, colpita durante la lotta contro l'infezione, è seriamente indebolita - le sue risorse non sono illimitate e, come tutti gli esseri viventi, ci vuole tempo per riprendersi - ed è su questo sfondo che si manifesta una malattia autoimmune attivato.
- Psoriasi pustolosa.È considerata la forma più grave, accompagnata dalla formazione di vesciche riempite con un liquido trasparente. L'infiammazione della pelle inizia intorno ai fuochi, compaiono gonfiore e ispessimento. Con un'esacerbazione secondaria, la cui probabilità è piuttosto alta, le vesciche si riempiono di pus. Fuochi localizzati di psoriasi pustolosa su braccia e gambe. Nei casi difficili, c'è una posizione onnipresente di vesciche sul corpo, la loro rapida crescita e il pericolo di infezione dell'intera superficie della pelle.
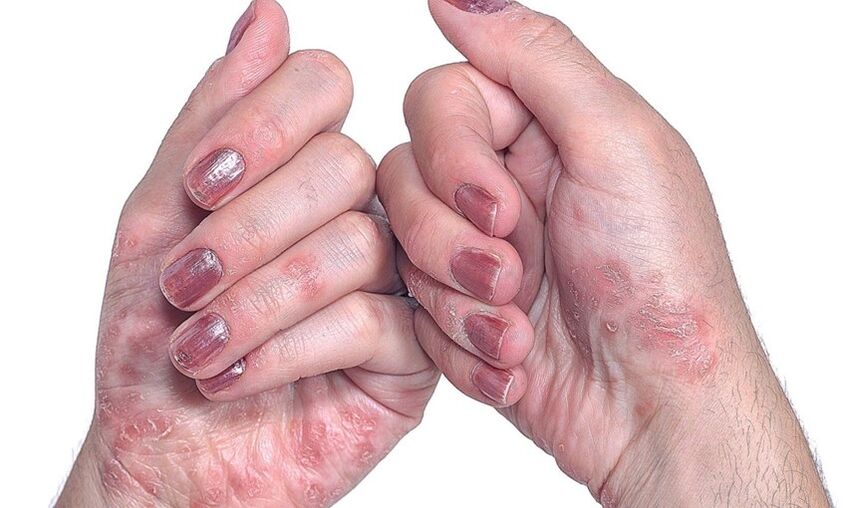
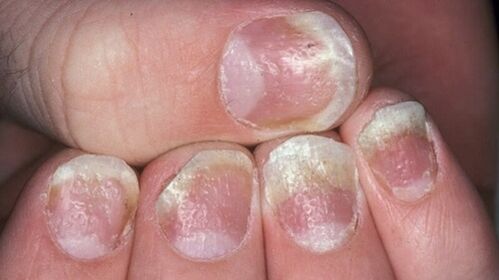
- Psoriasi sulle unghie.Questo tipo di malattia cambia l'aspetto e la struttura delle unghie delle mani e dei piedi. Le unghie si ispessiscono, perdono il loro colore naturale, emettono un odore sgradevole. La pelle attorno al letto ungueale si ingrossa, si formano spesse creste. In casi avanzati, le unghie possono scomparire senza successiva ricrescita.
- Artrite psoriasica.In questo caso, la malattia colpisce le articolazioni e i tessuti connettivi. Molto spesso, l'infiammazione colpisce le falangi distali delle estremità. C'è la dattilite psoriasica - gonfiore delle dita. Anche le articolazioni dell'anca e del ginocchio sono esposte agli effetti devastanti della malattia in corso. Sono frequenti i casi di disabilità con perdita della capacità di muoversi autonomamente.
- Eritroderma psoriasico.Sulla pelle compaiono macchie traballanti, mentre si osserva la desquamazione dello strato interessato. I pazienti sperimentano un disagio estremo a causa di prurito e gonfiore costanti. Molto spesso, questa diagnosi viene fatta a pazienti che sono già stati trattati per la psoriasi semplice, ma non hanno completato la terapia o hanno cambiato il farmaco.
Sintomi della malattia
La prima manifestazione della psoriasi è una piccola eruzione cutanea. Le papule crescono rapidamente, crescendo fino a macchie con un diametro da 4 a 8 cm, diventano sempre di più e sulla superficie si formano squame secche. Nei casi avanzati, i singoli punti si fondono tra loro e la lesione colpisce ampie aree del corpo. Le papule psoriasiche possono essere distinte da altre malattie della pelle per la loro forma rotonda con bordi chiari, colore rosso o rosa brillante e scaglie bianche argentee. Appaiono prima su quelle aree della pelle, la cui integrità viene violata a causa di abrasioni, ferite, congelamento, attrito costante. Ci sono tre segni caratteristici che confermano l'inizio dello sviluppo della psoriasi:
- Fenomeno della macchia di stearina- le particelle secche si separano facilmente dalla superficie interessata, rivelando un'area che assomiglia a una goccia di cera o sterolo.
- Fenomeno psoriasico(terminale) film. Ulteriore pulizia delle papule dalle squame consente di vedere un film trasparente e umido, la pelle sotto la quale è infiammata.
- Fenomeno di Auspitz. . . La rimozione del film terminale porta alla comparsa delle più piccole gocce di sangue sulla superficie della macchia.
Questa triade di psoriasi è unica: la sua presenza consente di fare in modo inequivocabile la diagnosi corretta. Tuttavia, diverse parti del corpo hanno le proprie caratteristiche della manifestazione della malattia.
- Psoriasi sul corpo.La schiena, il collo, l'addome, le cosce e la parte inferiore delle gambe sono più spesso colpite dalla psoriasi guttata. Piccole papule, che assomigliano a gocce in forma, crescono gradualmente, salendo sopra la superficie della pelle. Questa forma della malattia viene spesso diagnosticata in persone che hanno avuto un'infezione da stafilococco.
- Psoriasi sulle mani.I luoghi più comuni per la comparsa di papule psoriasiche sulle mani sono i gomiti e gli spazi interdigitali - mentre, di regola, si osserva una forma di placca, in cui singoli piccoli frammenti si fondono in un'unica area della lesione coperta da squame secche. Gli avambracci hanno molte meno probabilità di essere colpiti.
- Psoriasi sulle gambe.La malattia inizia con singole eruzioni cutanee nell'area del ginocchio. Le aree infiammate disturbano i pazienti con grave desquamazione e prurito, aumentano rapidamente di dimensioni e si fondono con quelle vicine.
- Sul palmo delle mani e sui piedi.Nella maggior parte dei casi, viene registrata la sconfitta simultanea di entrambi i palmi e i piedi, ma in alcuni pazienti il disturbo colpisce lo strato corneo degli arti puramente superiori o inferiori. Come risultato della crescita delle papule psoriasiche, l'ispessimento, l'ingrossamento della pelle si verifica con ulteriori screpolature.
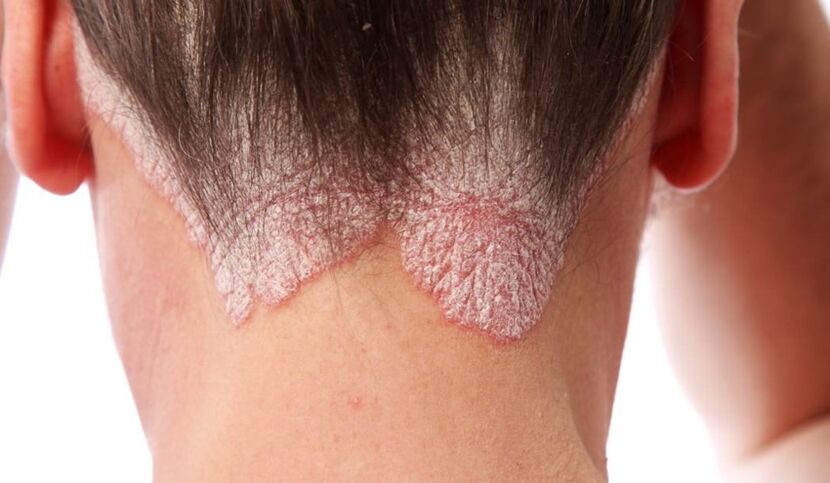
- Psoriasi del cuoio capelluto.Prima di tutto, compaiono eruzioni cutanee sulla fronte, dietro la testa e anche dietro le orecchie. Innanzitutto, i pazienti notano di per sé singole formazioni squamose che crescono, si fondono con quelle situate nelle vicinanze e, nel tempo, possono interessare l'intero cuoio capelluto. Le papule sono molto pruriginose, causando così un costante bisogno di graffiare la pelle: è probabile che le ferite e le crepe risultanti diventino il cancello d'ingresso dell'infezione. Le particelle secche vengono separate dalle formazioni dannose: prima piccole, in qualche modo simili alla forfora, e poi fiocchi più grandi.
- Su viso, orecchie, collo.La localizzazione delle papule psoriasiche sul viso è piuttosto un'eccezione nel consueto quadro clinico. In rari casi, quando ciò accade, il disturbo colpisce le aree intorno agli occhi e alle palpebre, nonché le guance e la lingua. Le formazioni sul collo si diffondono rapidamente ulteriormente - alla schiena o alla testa. Le orecchie sono il sito di sviluppo della psoriasi seborroica. Le papule possono apparire sia all'interno del guscio cartilagineo che all'esterno. Quando si effettua una diagnosi, è importante non confondere la malattia con l'eczema seborroico, che ha sintomi simili.
- Sulle unghie.Ci sono tre opzioni per la manifestazione iniziale della psoriasi sulle unghie. Il primo è l'emergere di piccole depressioni punteggiate. Il secondo è un ispessimento delle unghie, un cambiamento nel loro colore naturale in grigio o giallo. Con l'ulteriore sviluppo della psoriasi delle unghie, la placca si esfolia, le particelle superiori vengono facilmente separate. E, infine, il terzo è una deformazione dell'unghia, accompagnata da una perdita di levigatezza da parte della placca e dalla comparsa di aree depresse.
- Sintomi della psoriasi nei bambini.In tenera età, la malattia procede in modo diverso: la principale localizzazione delle eruzioni cutanee squamose rosse sono le pieghe della pelle: inguinali, nel gomito e nelle pieghe poplitee, sul collo. Le papule pruriscono molto, i bambini sperimentano un tormento costante, diventano irritabili e irrequieti. In generale, tutte le varianti cliniche osservate nei bambini sono simili a quelle osservate negli adulti. Le differenze riguardano puramente manifestazioni, l'ubicazione del processo patologico e il decorso della malattia stessa.
4 fasi della psoriasi
La dermatologia clinica, sulla base delle differenze nei sintomi, nel grado delle lesioni cutanee e nella durata, distingue tre fasi del decorso della psoriasi. Tuttavia, si ritiene che la fase iniziale debba essere riconosciuta come un'altra fase a tutti gli effetti nello sviluppo della malattia.
- Stato iniziale.Il primo segno di lesioni psoriasiche sono piccole eruzioni cutanee. I luoghi del loro aspetto possono essere diversi e dipendono dal tipo di malattia. Le papule primarie hanno una dimensione non superiore a 3 mm, dipinte di un colore rosa pallido, che dopo 3-4 giorni viene sostituita da una fioritura grigia - sul posto si formano particelle di derma morte. Questo processo è accompagnato da prurito e bruciore e la salute generale peggiora. In generale, la formazione di placche nella fase iniziale richiede fino a tre settimane e in questo momento una persona ha la possibilità di rallentare lo sviluppo della patologia.
- Progressivo.In questa fase, il disturbo colpisce aree significative della pelle: ad esempio, con la normale psoriasi, si formano placche, con altre forme, papule caratteristiche di esse. Nel processo di sviluppo della malattia, i singoli punti si fondono tra loro, ricoperti di squame grigie. Il sintomo con cui si determina lo stadio progressivo è il fenomeno di Köbner (reazione isomorfa). Qualsiasi danno alla pelle dopo un po 'è accompagnato dalla comparsa di un'eruzione di psoriasi in questo luogo. Un'altra conferma che la malattia si sta sviluppando attivamente è la comparsa di gocce di sangue, simili alla rugiada, dopo la rimozione della placca. La durata di questa fase dipende dal tipo di lesione. In media, ci vogliono da due settimane a due mesi.
- Fase stazionaria.Durante questo periodo si forma una spessa crosta bianco-grigiastro o grigia. I cerchi rosa scompaiono. La pelle diventa ruvida, le particelle secche vengono costantemente esfoliate da essa. La sensazione di prurito e bruciore diventa meno fastidiosa, ma non scompare completamente. Non si formano nuove papule. Questa fase può essere piuttosto lunga.
- Fase regressiva.La fase finale dello sviluppo della malattia, durante la quale si verifica una graduale riduzione e riassorbimento delle placche. Il prurito non disturba più. Un chiaro segno di regressione è il sintomo di Voronov, quando le papule sono circondate da anelli bianchi. Lo sbiadimento delle macchie si verifica dal centro alla periferia, a seguito del quale si formano bizzarri motivi sulla pelle. Alla fine della fase regressiva, solo le aree della pelle leggermente diverse nell'ombra dalle aree sane ricordano la psoriasi. Non c'è bisogno di parlare di recupero completo in caso di psoriasi. La fine della fase regressiva indica che il ciclo della malattia è completato, che può ripresentarsi in qualsiasi momento. Affinché la remissione si prolunghi, è necessario prestare attenzione alla salute: evitare fattori provocatori, seguire una dieta, farsi osservare da un dermatologo.
Piano di esame per la psoriasi
- Analisi clinica generale del sangue.
- Ricerca sul contenuto di vitamine D, B12, acido folico nel sangue.
- Analisi del sangue per ALT (alanina aminotransferasi), AST (aspartato aminotransferasi), bilirubina diretta, fosfatasi alcalina, gamma-glutamil transferasi, colesterolo con profilo lipidico, creatinina, glucosio, insulina, proteine totali.
- Sangue per fattore reumatoide, proteina c-reattiva, acido urico, ASLO.
- Ferritina, transferrina, ferro sierico sono indicatori di anemia (soprattutto malattie croniche).
- Pannello tiroideo: TSH, T4 sv, TK sv.
- Coprogramma.
- KhMS secondo Osipov.
- Ultrasuoni degli organi addominali.
Trattamenti tradizionali per la psoriasi
Terapia precoce.
Prima una persona che ha scoperto i primi segni di lesioni cutanee vede un medico, maggiori sono le possibilità di adottare misure tempestive che impediranno il rapido sviluppo della malattia e il suo passaggio a una forma cronica - e, quindi, miglioreranno significativamente il tenore di vita generale.

Uno dei farmaci più comunemente prescritti all'inizio della malattia è l'unguento salicilico. Ha un effetto antinfiammatorio e antimicrobico, ha un effetto cheratolitico, grazie al quale le placche vengono eliminate dalle particelle cheratinizzate. Per ridurre il prurito, viene utilizzata anche l'unguento naftalano.
Terapia in una fase progressiva.
In questa fase, è richiesto un approccio integrato al trattamento e solo uno specialista esperto può fornirlo. Il trattamento ha lo scopo di alleviare i sintomi, liberando il corpo dalle tossine. Per normalizzare i processi metabolici, vengono spesso prescritte iniezioni intramuscolari di gluconato di calcio. Il tiosolfato di sodio allevia l'infiammazione ed elimina le manifestazioni di intossicazione.
Per idratare la pelle infiammata, vengono utilizzate emulsioni speciali e unguento salicilico. I mezzi contenenti catrame sono controindicati in una fase progressiva: agiscono in modo irritante e aumentano la sofferenza del paziente.
Quando l'intensità dell'infiammazione diminuisce, è possibile collegare le procedure di fisioterapia. Ai pazienti con psoriasi vengono mostrati irradiazione ultravioletta, terapia PUVA e applicazioni di paraffina. Corticosteroidi e citostatici non vengono utilizzati inutilmente, questi potenti farmaci sono necessari esclusivamente nei casi difficili e avanzati.
Per ridurre le manifestazioni allergiche, vengono prescritti antistaminici e vengono prescritti sedativi per ridurre il nervosismo. I diuretici aiutano a ridurre il gonfiore della pelle infiammata e rimuovere le tossine dal corpo.
Terapia stazionaria.
In questa fase, l'infiammazione svanisce, le placche si ricoprono di una crosta secca, quindi sono necessari fondi che allevieranno il disagio dalla comparsa di squame. Questi sono shampoo per catrame, emulsioni a base di olio.
In molti pazienti, l'irradiazione ultravioletta e la tecnica PUVA hanno un buon effetto. Se non ci sono miglioramenti, i medici prescrivono i citostatici.
Terapia in una fase regressiva.
Nel periodo finale del ciclo della malattia, è necessaria una correzione costante dei metodi di trattamento, a seconda delle condizioni attuali del paziente. La prevenzione sta sostituendo le azioni terapeutiche attive.
Il paziente riceve raccomandazioni per cambiare la dieta e lo stile di vita in generale. Per evitare il ritorno della lesione cutanea è necessario evitare situazioni stressanti che innescano la formazione di placche psoriasiche.
In genere, i medici danno ai pazienti i seguenti consigli:
- riconsiderare lo stile di vita: apportare modifiche alla dieta, dormire a sufficienza, muoversi di più;
- garantire livelli vitaminici normaliD, ferro, vitamine del gruppo B, proteine nel corpo;
- normalizzare il tratto digestivo: escludere ipoacidità, alterato deflusso di bile, SIBO e CIGR (sindromi di eccessiva crescita batterica e, di conseguenza, fungina);
- sbarazzarsi di focolai di infezione cronica: igienizzare il cavo orale, sottoporsi a trattamento con un medico otorinolaringoiatra;
- affrontare la patologia somatica concomitante: ipotiroidismo, insulino-resistenza, sindrome metabolica, ecc.
Metodi tradizionali per sbarazzarsi della psoriasi
- Stato iniziale.Al primo segno di lesioni cutanee, gli oli di ginepro e lavanda sono efficaci. Leniscono le zone irritate del derma, favoriscono la guarigione di lesioni minori, alleviano la sensazione di oppressione. Alcune gocce di olio vengono aggiunte a una crema di composizione neutra, ad esempio per i bambini, e applicate sull'eruzione cutanea che appare. Un altro metodo popolare per affrontare le manifestazioni iniziali della psoriasi è l'uso del perossido di idrogeno al 3%. Qualsiasi misura, anche la più innocua a prima vista, può essere applicata dopo aver consultato un dermatologo. Anche i cambiamenti nella dieta, evitando cibi malsani e alcol sono raccomandazioni comuni dei guaritori tradizionali.
- Fase progressiva.Nella fase del rapido sviluppo della malattia, un'infusione di celidonia viene aggiunta agli oli curativi e al perossido di idrogeno. Per prepararlo, avrai bisogno di steli di piante fresche o essiccate e acqua salata. Le tinture alcoliche sono controindicate, possono peggiorare le condizioni della pelle colpita. È necessario insistere sulla celidonia per almeno diverse ore e, prima di applicare la soluzione curativa alle placche, trattarle con catrame di betulla.
- Fase stazionaria.Nella fase di interruzione della formazione di nuove papule, è possibile utilizzare metodi popolari collaudati che sicuramente non danneggeranno il paziente. Questi includono l'uso di unguento solforico, soluzione salicilica.
- Fase regressiva.Nella fase finale del decorso della malattia, viene spesso utilizzata l'irudoterapia (terapia della sanguisuga). Sebbene questo metodo non sia ufficialmente riconosciuto dalla medicina tradizionale, molti esperti non ne escludono l'efficacia. Le procedure vengono eseguite entro 3-10 giorni, a seconda dello stato di salute del paziente.

Prevenzione della psoriasi: come prevenire lo sviluppo della malattia
- Cura della pelle.Per ridurre al minimo la probabilità di danno psoriasico in presenza di una predisposizione genetica, aiuteranno semplici modi per mantenere la salute della pelle: acqua e procedure di indurimento (bagni in mare, bagni con estratti di erbe e sali, docce di contrasto, bagnare con acqua fresca nel aria, ecc. ); usare spugne morbide ed evitare salviette dure che possono danneggiare la pelle; l'utilizzo di detergenti, di composizione naturale, privi di componenti chimici aggressivi.
- Raggi ultravioletti.Diversi studi hanno dimostrato l'effetto benefico dell'esposizione al sole sulla pelle soggetta alla formazione di placca psoriasica. Dosi moderate di luce ultravioletta aiutano ad accelerare la rigenerazione dei tessuti e ridurre l'infiammazione. Non dovresti abusare del prendere il sole: un eccesso di raggi può provocare un'esacerbazione della malattia.
- Capi di abbigliamento.Tessuti sintetici, stili attillati, abbondanza di cinture e chiusure: tutto ciò è controindicato per i pazienti con psoriasi, anche in remissione. L'abbigliamento deve essere naturale, ipoallergenico, sciolto, non causare alcun inconveniente che possa portare al ritorno di sintomi pronunciati. I toni scuri dovrebbero essere evitati per motivi estetici; le scaglie bianche argentee sono meno visibili sui capi di colore chiaro.
- Lesioni.Per i pazienti con psoriasi, qualsiasi piccola ferita, graffio, abrasione può causare il ritorno dello stadio progressivo e un'infezione secondaria della pelle. Dovrebbero essere estremamente attenti per evitare lesioni.
- Prodotti cosmetici e per la casa.Non tutti i rimedi sono adatti per mantenere la pulizia per le persone con tali diagnosi. Quando si scelgono gel doccia, saponi, shampoo, è importante prestare attenzione alla loro composizione, privilegiando quelli che contengono ingredienti naturali. È meglio acquistare una serie terapeutica di prodotti per la cura che vengono venduti nelle farmacie. Gli scrub con particelle solide sono assolutamente controindicati: sono in grado di ricominciare il processo della malattia a causa delle più piccole lesioni sulla pelle. Anche i prodotti chimici domestici dovrebbero essere selezionati in base alla sicurezza sanitaria, non utilizzare polveri detergenti aggressive a base di cloro e alcali. I guanti devono essere indossati durante la pulizia per evitare effetti negativi sulla pelle delle mani.
- Terapia vitaminica.Il mantenimento dell'equilibrio vitaminico è indicato per tutti e soprattutto per le persone con dermatite cronica. Preparazioni complesse mantengono il corpo in buone condizioni, lo aiutano a resistere ai virus e prevengono i disturbi metabolici.

Psoriasi- questa non è una condanna a morte, ma un motivo molto serio per riconsiderare le regole con cui vivevi prima. I tuoi alleati sulla via per domare la malattia dovrebbero essere professionisti competenti: dermatologi, nutrizionisti, terapisti. Con il loro aiuto, oltre che attraverso un approccio deliberato al trattamento, puoi imparare a vivere comodamente, nonostante la tua diagnosi.























